علل و جلوگیری از عفونت و درمان زخم و ورم سوختگی
تعریف سوختگی
سوختگی یکی از رایج ترین و محتمل ترین اتفاقاتی است که تقریبا همه افراد، فارغ از سن یا جنسیت در معرض آن هستند اما به دلایل مختلف ممکن است بعضی از گروه ها بیشتر به آن دچار شوند. سوختگی را بر اساس میزان آسیب وارد شده به بافت زنده به چهار دسته از درجه یک تا درجه چهار تقسیم میکنند.
همچنین نحوه مواجهه و درمان آسیب ها با توجه به عامل ایجاد سوختگی،سن و میزان آسیب وارد شده متفاوت است.اگرچه سوختگی میتواند منجر به مرگ شود اما در سال های اخیر با توجه به پیشرفت های به وجود آمده و استفاده از تکنیک های مختلف و ظهور پانسمان ها و پماد های جدید، میزان مرگ و میر در این بیماران به شدت کم شده است
در این مقاله ابتدا علل ایجاد سوختگی را با یکدگیر بررسی میکنیم. همچنین با انواع آسیب های وارد شده و نوع پاسخ بدن به این آسیب ها آشنا میشویم
توجه داشته باشید که بعضی از تصاویر این مقاله ممکن است ناخوشایند باشد!!
علل سوختگی
سوختگی ها معمولا در اثر قرار گرفتن در معرض منابع گرمایی، الکتریکی، شیمیایی و یا تشعشع ایجاد می شوند. کودکانی که سن زیر ۵ سال دارند و افراد مسن، در معرض خطر بیشتری برای سوختگی قرار دارند.
علل سوختگی بر اساس سن
کودکان تقریبا نیمی از جمعیت سوختگی های شدید را تشکیل می دهند و کودکانی که زیر ۵ سال سن دارند، تقریبا ۵۰ تا ۸۰% از سوختگی ها را در میان دیگر کودکان شامل می شوند. سوختگی ها، یازدهمین دلیل مرگ در کودکان با سن بین ۱ تا ۹ سال و پنجمین علت آسیب های غیر کشنده در کودکان می باشد. به صورت جهانی، اکثریت کودکان با سوختگی، پسران می باشند و نسبت سوختگی بین پسران و دختران به صورت ۲:۱ می باشد. و نرخ مرگ در اثر سوختگی در میان پسران بیشتر می باشد.
بیشتر سوختگی های کودکان در خانه رخ می دهد؛ سوختگی در اثر آبجوش رایج ترین نوع سوختگی می باشد ( که حدود ۶۰ تا ۷۰ درصد افرادی که در بیمارستان در اثر سوختگی بستری می شوند به این دلیل است)، و سپس سوختگی در اثر شعله و سوختگی های تماسی نیز در رتبه بعدی قرار دارند.
اکثریت سوختگی ها در افراد بالغ نیز در خانه، بیرون از خانه و یا محیط کاری رخ می دهد. این سوختگی ها در اثر گرما ( آب جوش، شعله، تماس)، و منابع الکتریکی و شیمیایی ایجاد می شود. دیگر موارد که باعث سوختگی می شوند شامل تشعشع و یا سرمای شدید ( سرمازدگی) می باشند.
چه کسی در معرض بیشترین خطر سوختگی قرار دارد؟
- آسیب پذیر ترین کسانی که در معرض سوختگی قرار دارند شامل این موارد هستند:
- کودکان
- افراد مسن
- کسانی که ظرفیت ذهنی آن ها معیوب می باشد، مثلا افراد مبتلا به عقب ماندگی ذهنی و یا مشکلات یادگیری و کسانی که ممکن است نسبت به شرایط خطرناک واکنش و یا درک صحیحی نداشته باشند.
- کسانی که توانایی حرکتی شان کم است و مشکلات درک حسی دارند، که باعث می شود نتوانند پاسخ سریع نسبت به آسیب ها داشته باشند.
مکانیزم های آسیب
ما باید مکانیزم های آسیب که سوختگی را ایجاد می کنند درک کنیم، زیرا این موارد بر روی آسیب شناسی فیزیولوژی سوختگی تاثیر دارد و به ما نشان می دهد که باید چگونه این مشکلات را مدیریت کنیم.
سوختگی های گرمایی
بیشتر سوختگی ها آسیب های گرمایی هستند و این موارد بیشتر در اثر سوختگی با آب جوش و شعله می باشد
سوختگی های شعله
در کشور های توسعه یافته ، سوختگی در اثر شعله رایج ترین انواع سوختگی هستند که در مردان و زنان در سن کاری دیده می شود ( ۱۵ تا ۶۴ سال). رخداد این سوختگی ها در کودکان بعد از تصویب محدودیت ها در طراحی و مواد برای لباس های مناسب، کاهش پیدا کرد.
در کشور های در حال توسعه، سوختگی در اثر شعله رایج ترین نوع سوختگی ها می باشد که بیشتر در زنانی ایجاد می شود که در بازه سنی ۳۵-۱۶ سال هستند. این گروه زمان زیادی از روز خودشان را در حال پخت پز با لباس های نامناسب هستند و از تجهیزاتی برای پخت و پز استفاده می کنند که شاید مناسب نباشد
زخم های سوختگی در اثر شعله
سوختگی در اثر آبجوش
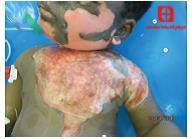
سوختگی در اثر آب جوش که شبیه نقشه آفریقا شده است.
علت های سوختگی براساس سن در بریتانیا
بچه های کوچک (۱-۴ سال)
* ۲۰٪ از همه بیماران با سوختگی
* ۷۰٪ به علت آبجوش
* پسران بیشتر از دختران دچار سوختگی می شوند
(به دلیل تفاوت های رفتاری)
کودکان و نوجوانان سالمند (۵-۱۴ سال)
* ۱۰٪ از همه بیماران با سوختگی
* نوجوانان اغلب از غیر قانونی مجروح می شوند
فعالیت های مربوط به شتاب دهنده الکتروکاتر
سن کار (۱۵-۶۴ سال)
* ۶۰٪ از همه بیماران با سوختگی
* غالبا با شعله می سوزد
* حدود ۳۳٪ موارد حوادث مربوط به کار
سالمندان (> 65 سال)
۱۰٪ از همه بیماران با سوختگی
در معرض خطر بالای پوست، تماس با سوختگی و سوختگی شعله (به علت اثرات پیری مانند عدم توانایی در حرکت و یا واکنش های کند)
آسیب های ایجاد شده در اثر شعله معمولا عمق های مختلفی دارند ( با ضخامت نسبی و یا کامل پوست) و معمولا می توان در یک سوختگی، چندین عمق را مشاهده کرد.
سوختگی در اثر آبجوش
سوختگی در اثر آبجوش معمولا به دلیل ریختن آب داغ و یا هر مایع داغ دیگری بر روی بدن و یا قرار گرفتن در حمام و یا وان داغ ایجاد می شود ( شکل ۴ صفحه ۳) . این سوختگی ها حدود ۷۰% از کل سوختگی ها در کودکان را ایجاد می کنند با وجود این که در افراد مسن هم رایج هستند.
این نوع از سوختگی ها معمولا باعث شکل گیری سوختگی های سطحی و یا پوستی می شوند و ممکن است قسمت بزرگی از پوست را دچار سوختگی کنند. در کودکانی که قابلمه حاوی ماده داغ را روی خودشان کشیده اند، یک حالت رایج به صورت نقشه آفریقا بر روی بدن آن ها ممکن است دیده شود که معمولا قسمت بزرگتر سوختگی در قسمت بالا و قسمت های کوچکتر سوختگی در قسمت پایین آن دیده می شود
سوختگی های تماسی
سوختگی های تماسی معمولا زمانی رخ می دهند که پوست با یک شی داغ تماس پیدا می کند ( این حالت معمولا در سوانح صنعتی دیده می شود) و یا زمانی که فرد برای مدت طولانی، یک شی نسبتا داغ را لمس کند این حالت رخ می دهد. حالت دوم ممکن است بیشتر در کسانی دیده شود که حس آگاهی خودشان را از دست داده اند مانند کسانی که صرع دارند و یا کسانی که بیش از حد از مواد یا الکل استفاده می کنند و یا افراد مسن که در اثر سقوط و یا مشکلی دیگری، بیهوش شده اند.
منابع رایج از سوختگی های تماسی شامل آهن، درهای فر، شرایط پخت و پز و رادیاتور و شیشه جلوی تفنگ های گازی می باشد.
این سوختگی های تماسی باعث شکل گرفتن سوختگی های کامل پوستی یا سوختگی با ضخامت کامل می شوند.
سوختگی های الکتریکی
سوختگی های الکتریکی زمانی رخ می دهد که برق در بدن جاری می شود و از یک نقطه وارد شده و از یک نقطه دیگر نیز خارج می شود. سوختگی های ایجاد شده در اثر انرژی گرمایی ایجاد شده در اثر جریان الکتریکی، باعث می شود که در طول مسیر، بافت ها آسیب ببینند ( شکل ۸ و ۹).
سطح آسیب های بافتی بر اساس ولتاژ و جریان مشخص می شود:
- کم ولتاژ ( آسیب جریان های خانگی) که به صورت اسیب های تماسی کوچک و عمقی دیده می شود که در نقاط ورودی و خروجی دیده می شوند.
- سوختگی های ولتاژ بالا که ولتاز بالای ۱۰۰۰ ولت باعث شک گیری جریان می شود که آسیب های عمقی در بافت ها و یا حتی اندام ایجاد می کند. جریان هایی که در اثر ولتاژ بیشتر از ۷۰.۰۰۰ ولت ایجاد شوند معمولا باعث مرگ می شوند.
سوختگی های سریع ( در اثر ولتاژ بسیار بالا) زمانی رخ می دهد که فرد تحت تاثیر یک قوس الکتریکی با ولتاژ و جریان بالا قرار می گیرد اما جریان واقعا وارد بدن او نمی شود.
گرمای ایجاد شده در اثر این نوع از جریان ها باعث شکل گیری سوختگی های سطحی در قسمتی از بدن می شود که تحت تاثیر این قوس قرار گرفته است ( مانند صورت، گردن، دست و اندام قسمت بالایی). پوشیدن لباس های قابل اشتعال ممکن است باعث شکل گیری سوختگی های عمیق تر شود.
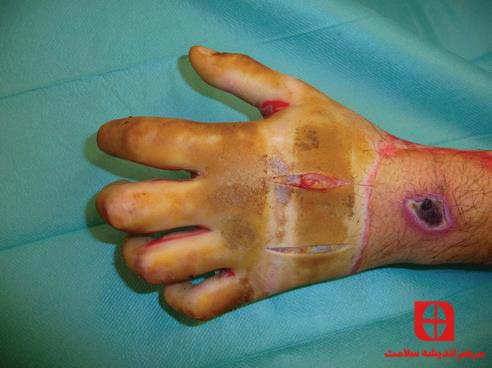
شکل ۶ سوختگی های تماسی
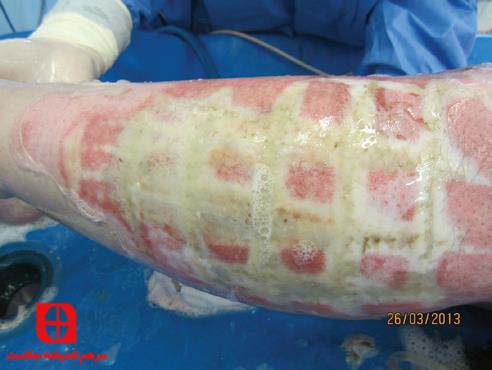
سوختگی عمیق پوستی در اثر تماس با منبع گرمایی
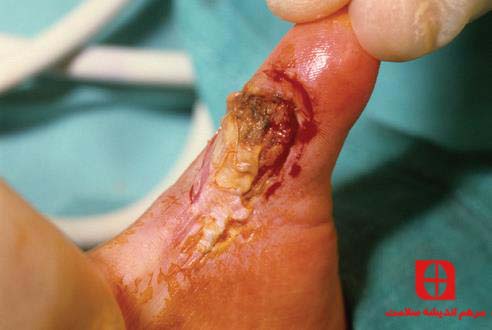
سوختگی های شیمیایی
آسیب های ایجاد شده در اثر سوختگی از عوامل خورنده معمولا در سوانح صنعتی دیده می شود اما این موارد ممکن است از محصولات موجود در خانه نیز ایجاد شود.
سوختگی های شیمیایی در اثر موارد زیر ایجاد می شوند:
* اسیدها (به عنوان مثال سولفور، نیتریک، هیدروفلوریک، هیدروکلریک و فسفر)
* قلیایی / باز (به عنوان مثال سدیم یا پتاسیم هیدروکسید، هیپوکلریت سدیم یا کلسیم، آمونیاک یا فسفات، و شیمی در مواد تمیزکننده خانگی، سفید کننده و سیمان). این موارد نسبت به اسید ، سوختگی عمیق تری ایجاد می کنند
* محصولات ارگانیک (به عنوان مثال قیر)
سوختگی های شیمیایی سبب ایجاد سوختگی عمیق پوستی یا ضخیم شدن کامل می شود، زیرا بافت ها همچنان آسیب می بینند تا زمانی که مواد شیمیایی به طور کامل از بین بروند (به عنوان مثال با آبیاری زیاد)
از اثرات جدی جذب محصولات شیمیایی از پوست آگاه باشید. به عنوان مثال، جیوه حتی از یک ناحیه کوچک آسیب پوستی می تواند باعث نارسایی کلیوی شود.
آسیب شناسی فیزیولوژی در سوختگی
بر خلاف بسیاری از انواع دیگر تروما پاتوفیزیولوژی زخم های سوختگی یک روند آهسته در حال تکامل است،. هرگونه مکانیزمی که در این روند دخیل باشد، آسیب های سوختگی باعث پاسخ محلی و در سوختگی های پیچیده باعث پاسخ سیستمیک می شود.
پاسخ محلی به سوختگی
پاسخ محلی به آسیب سوختگی شامل التهاب، احیای و تعمیر است. سوختگی ممکن است به سه منطقه تقسیم شود (شکل ۱۳، p5):
* منطقه انعقاد / نکروز
– در مرکز زخم
– بدون خونرسانی بافت
– آسیب بافت غیر قابل برگشت به علت انعقاد پروتئین ها
* منطقه بدون تغییر
– در اطراف منطقه مرکزی انعقاد قرار دارد
– کاهش خونرسانی بافت
– با مدیریت بهینه، احتمال بهبود بافت وجود دارد
* ناحیه پرخونی
– در حاشیه زخم
– خونرسانی بافت خوب
-با احتمال بازیابی بافت
این مناطق محیطی پویا هستند. در ناحیه های سطحی و اطراف لبه ها، روند معمول تعمیرات رخ می دهد (رشد مویرگ ها و فیبروبلاست ها و سپس ایجاد بافت دانه و زخم). پس از ۳-۴ روز، از دست دادن قابلیت زنده ماندن بافت در ناحیه استاز (به عنوان مثال، به علت مدیریت با تاخیر یا عدم اطمینان) شکل میگیرد و زخم سوختگی را عمیق تر و گسترده تر می کند.
پاسخ سیستمی به سوختگی
سوختگی پیچیده بیش از ۲۰-۳۰٪ TBSA است، همچنین به دلیل انتشار وسیع واسطه های التهابی در محل آسیب، یک پاسخ سیستمیک وجود دارد. اثرات قابل ملاحظه ای دارند و شامل افت فشارخون سیستمیک، انقباض نایژه ها، افزایش سه برابر در میزان متابولیسم پایه و کاهش پاسخ ایمنی می شود.
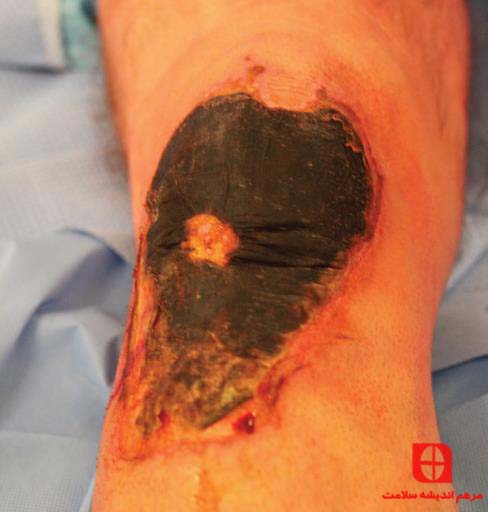
شکل ۱۰ زخم های خشک نکروزی که در اثر سوختگی شیمیایی ایجاد شده است
سوختگی های شیمیایی با اسید. این زخم ها سطحی بوده و محدود هستند
شکل ۱۲ سوختگی های شیمیایی به دلیل سدیم هیدروکسید که یک باز قوی است.
قسمت وسط قسمت ایستا که خونرسانی به بافت کم شده است، انقباض و کم شدن گردش خون در سطح میکرو، آزادسازی واسطه ها – TXA، آسیبهای عصبی مصنوعی ایسکمیک ضد O2، افزایش نفوذپذیری موضعی عروقی قسمت پایین، قسمت مرکزی نکروزی که به صورت نکروز انعقادی دیده می شود.
مدیریت و کمک های اولیه اورژانسی زخم های سوختگی
پزشکانی که در بخش دپارتمان اورژانس و قسمت اجتماعی کار می کنند باید در زمینه ارزیابی و مدیریت آسیب دیدگی های سوختگی اعتماد به نفس و آگاهی کافی داشته باشند تا نتایج مطلوبی به دست بیاید.
کمک های اولیه عمومی
کمک های اولیه و مدیریت اولیه سایت سوختگی می تواند آسیب بافتی و مرگ و میر ناشی از آن را محدود کند. مدیریت اورژانس تا ۳ ساعت پس از آسیب سوختگی اولیه موثر است.
در صورتی که شما اولین کسی هستید که سوختگی در یک فرد را مشاهده می کنید، اولویت های شما باید این موارد باشد:
- ببینید آیا می توانید به صورت امن به بیمار نزدیک شوید و برای کمک تماس بگیرید و درصورت نیاز، شما باید تجهیزات محافظتی فردی مناسب به تن داشته باشید
- از فرایند سوختگی جلوگیری کنید ( هر گونه شعله را با استفاده از چرخاندن بدن بیمار روی زمین و یا قطع کردن جریان برق و یا هر روش دیگری، خاموش کنید) و سپس بیمار را به یک منطقه امن با هوای تازه ببرید. لباس های غیر چسبنده را از بدن او جدا کنید و جواهراتی که روی بدن او فشار ایجاد می کنند را خارج کنید.
زخم سوختگی را خنک کنید
سوختن حرارتی خنک با گرم شدن، جریان آب (۱۲-۱۸ درجه سانتیگراد) گرما را از بین می برد و از پیشرفت آسیب های حرارتی جلوگیری می کند و آسیب بافت را محدود می کند. همچنین می تواند درد را کاهش دهد، زخم را پاک کرده و تورم را کم می کند. این کار موثر است اگر در عرض ۲۰ دقیقه از آسیب رخ دهد و باید تا ۳۰ دقیقه ادامه یابد.
اگر آب در دسترس نباشد، حوله های مرطوب / فشرده یا هیدروژل ها (فقط در بزرگسالان) جایگزین خط دوم هستند، گرچه ممکن است در برخی از موارد استفاده از این روش ها ممنوع باشد.
باید از آب یخ یا آب خیلی سرد اجتناب کرد زیرا باعث ایجاد تنش و احتمالا زخم عمیق تر می شود.
سوختگی در اثر مواد شیمیایی نیاز به دوره های طولانی آبیاری فراوان دارد – تا زمانی که آسیب دیگر باعث درد نشود یا PH طبیعی شده باشد (مثلا با آزمایش با برچسب pH ادرار). عوامل خوردگی همچنان سبب آسیب بافتی می شوند تا زمانی که آنها کاملا حذف شوند. آسیب های چشم باید به صورت جامد با آب نمک استریل آبیاری شود. محلول Diphoterine® ، اگر موجود باشد، یک عامل شستشوی بسیار موثر برای سوختگی های شیمیایی است
در برخی موارد، پادزهر می تواند اثرات مواد شیمیایی را تحریک کند (به عنوان مثال ژل کلسیم گلوکونات، اسید هیدروفلوئوریک را غیرفعال می کند). بعضی از مناطق توصیه می شود از یک واحد سم شناسی منطقه ای یا ملی درخواست کمک بگیرید.
شستشو با آب برای سوختگی های الکتریکی مناسب نیست زیرا آسیب های گرما به طور عمیق در زیر پوست رخ می دهد. شستشو با آب قطعا قبل از خاموش کردن منبع برق نباید انجام شود.
به یاد داشته باشید: سوختگی ها را خنک کنید، نه بیمار را. خنک شدن مناطق بزرگتر باعث ایجاد لرزش در اثر سرما، به ویژه در کودکان می شود. به همین دلیل خمیر های مرطوب یا بسته یخ را اعمال نکنید و یا از آنها در حین حمل و نقل استفاده کنید. بیماران باید با پوشش، ورق یا پتو پوشیده شود تا آنها گرم شوند.
سوختگی را بپوشانید
در بیشتر موارد، سوختگی ها باید بلافاصله بعد از خنک کردن، پوشیده شوند. پوشش سوختگی کمک می کند تا موارد زیر شکل بگیرد:
* جلوگیری از استعمار باکتریایی
* جلوگیری از خوشیدگیکاهش درد در پایانه های عصبی
لایه های پلی وینیل کلرید (PVC) (به عنوان مثال لایه چسبیده، بسته بندی پوشش، بسته بندی Saran) یک پوشش اضطراری عالی برای آسیب های شدید سوختگی ایجاد می کند (شکل ۱۴). لایه های پانسمان باید بر روی زخم گذاشته شود تا نه این که دور زخم پیچیده شود تا روی زخم فشاری ایجاد نشود. اگر لایه های PVC یا یک جایگزین مقرون به صرفه در دسترس نباشد، یک ورق تمیز، پنبه یا مشابه آن مناسب است.
فیلم شفاف پلی اتیلن (ساخته شده از سلولز بازسازی شده) می تواند سوختگی های شیمیایی را بدتر کند، به جای آن باید از مواد پانسمان خیس شده با آب / آب نمک یا هیدروژل ها استفاده کرد و از کاهش دمای بدن جلوگیری کرد.
در آب و هوای داغ، مرطوب و نیمه گرمسیری، سوختگی به سرعت اشباع و آلوده می شود. بنابراین زخم ها باید در معرض هوای آزاد قرار بگیرند، یا به آرامی با پماد پاک و یا رطوبت نگهدارنده پوشیده شوند.
لایه های چسبان برای پانسمان کردن زخم های سوختگی. شما باید این لایه ها را بر روی زخم قرار دهید تا آلودگی های بیشتری بر روی زخم قرار نگیرد. این پانسمان امکان ارزیابی زخم را فراهم می کند، چسبنده نیست و راحت است و کاملا استریل می باشد.
در این مرحله از کرم های ضد میکروبی موضعی استفاده نکنید، زیرا آن ها مانع ارزیابی زخم در مرحله های بعدی می شوند.
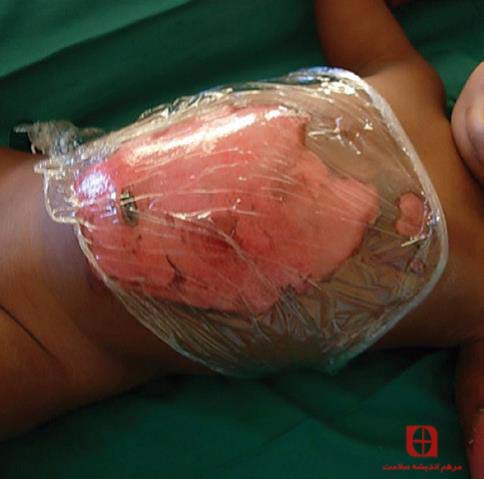
شکل ۱۴ : لایه های چسبان برای پانسمان کردن زخم های سوختگی. شما باید این لایه ها را بر روی زخم قرار دهید تا آلودگی های بیشتری بر روی زخم قرار نگیرد. این پانسمان امکان ارزیابی زخم را فراهم می کند، چسبنده نیست و راحت است و کاملا استریل می باشد
کاهش درد سوختگی
مدیریت درد در بیماران مبتلا به ضایعات سوختگی اغلب ناکافی است. در حالی که خنک کردن پوشاندن سوختگی، تا حدی درد را کاهش می دهد، در ابتدا برای کنترل درد نیاز به مواد مسکن وجود دارد.
سوختگی های اپیدرمی سطحی می تواند بسیار دردناک باشد (بیشتر از زخم های عمیق)، چون انتهای عصب سالم باقی می ماند اما در معرض آسیب است. دارو با ترکیبی از پاراستامول با مسکن های کم توان و قدرت متوسط در دوز مناسب می تواند برای تسکین درد مناسب باشد. پس از آن یک دارو ضد التهابی غیر استروئید برای تسکین درد کافی است.
بیماران با ضخامت جزئی ضایعات پوستی باید در معرض دوز مناسبی از مسکن برای وزن بدن یا دیامورفین داخل عروقی قرار بگیرند.
برای خنک کردن سوختگی و کاهش درد در مراحل اولیه می توان از ژل های خنک کننده استفاده کرد. بحث در مورد تسکین درد به عنوان بخشی از مدیریت مداوم در زخم های سوختگی غیر پیچیده ارائه شده است (p17).
وضعیت کزاز در بیمار باید تعیین شود و در صورتی که این مشکل شناسایی شد، ایمن سازی صورت می گیرد.
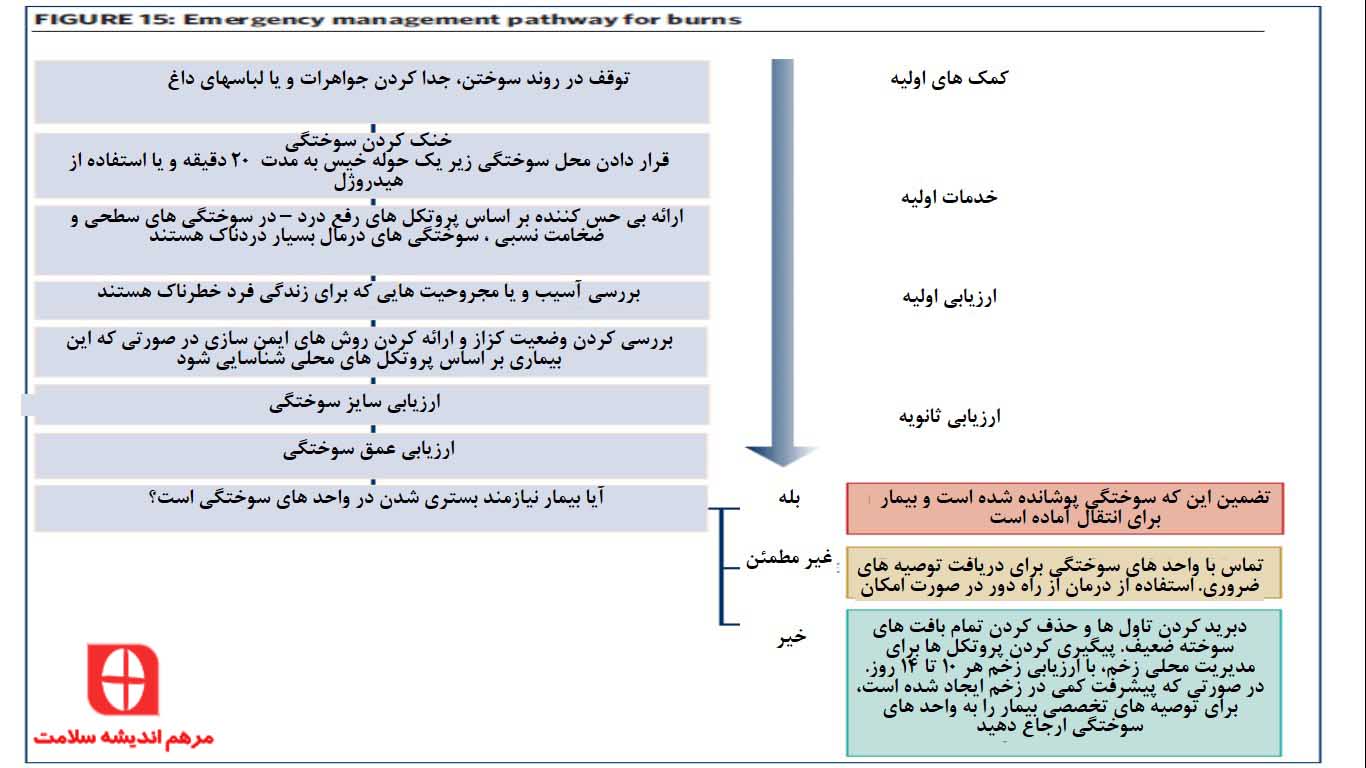
ارزیابی آسیب های سوختگی
ارزیابی مساحت و عمق
سطح کلی سوختگی ها اهمیت زیادی دارد زیرا پوست به عنوان یک مانع محیطی عمل می کند.
علت آسیب، عمق و سطح سوختگی های غیر پیچیده باید مشابه با سوختگی های پیچیده مورد ارزیابی قرار بگیرد.
تخمین زمان بندی شده و صحیح برای مساحت سوختگی و عمق آسیب برای تعیین مدیریت صحیح اهمیت زیادی دارد و باعث می شود که درمان سریع تضمین شده و از مشکلات بعدی نیز جلوگیری شود.
شما باید تمام سوختگی ها را به صورت کامل ارزیابی کنید. در رابطه با سوختگی های بزرگ، بخش هایی از بدن می تواند از حالت پوشیده خارج شود تا بیمار، گرم نگاه داشته شود.
ارزیابی مساحت سوختگی
مساحت کلی سوختگی به صورت درصد TBSA بیان می شود. این موضوع برای مشخص کردن سطح احیای مایعات در بدن بیمار و برای نظارت بر روند درمان، اهمیت بسیار زیادی دارد.
سه روش در این زمینه به صورت رایج مورد استفاده قرار می گیرند :
- جدول لاند و براودر
- قانون نه موردی والاس
- سطح کف دست
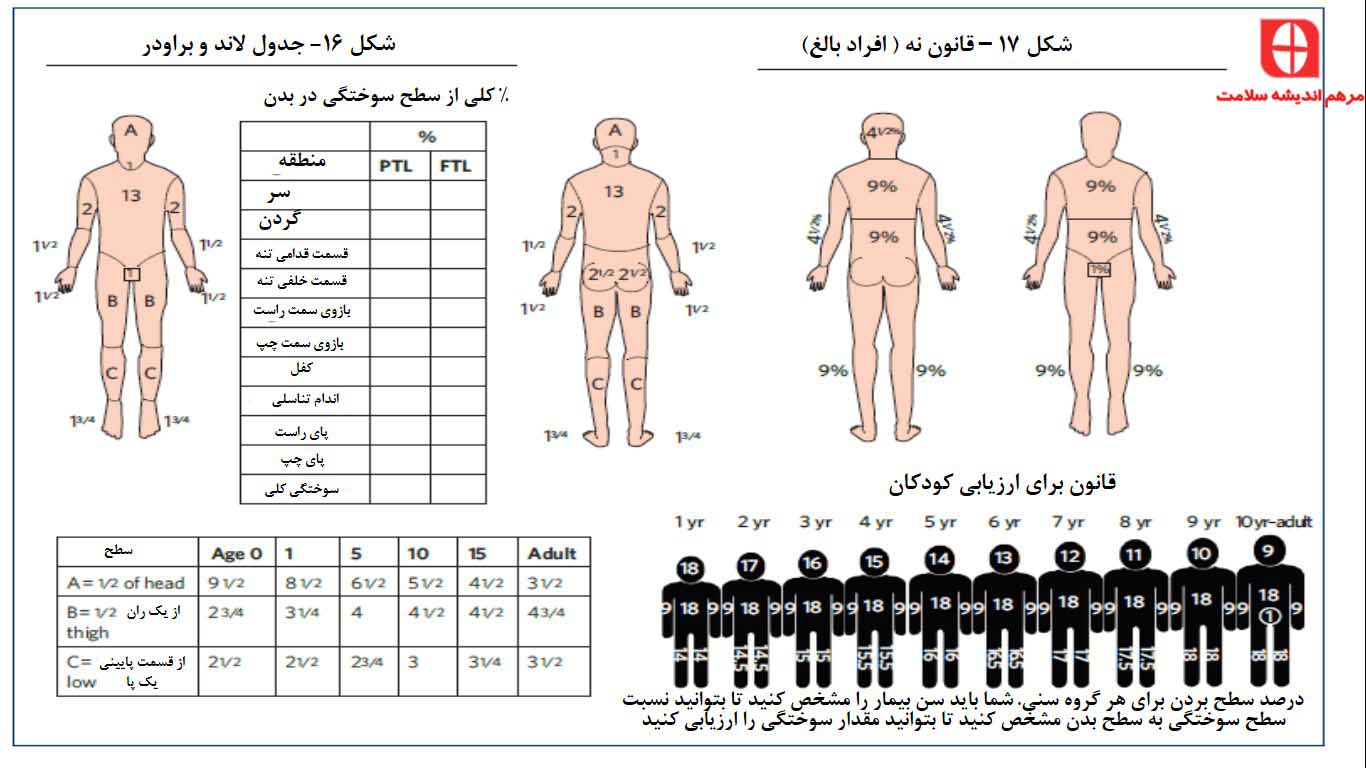
جدول باند و براودر
این جدول یکی از رایج ترین روش هایی است که برای ارزیابی سطح سوختگی مورد استفاده قرار می گیرد. این روش تغییرات سطح بدن را همراه با رشد در نظر می گیرد و می توان از آن برای افراد بالغ و کودکان ، استفاده کرد(شکل ۱۶)
قانون نه مورد والاس
این قانون، یکی از ابزار بسیار مفید برای ارزیابی کردن سطح سوختگی در افراد بالغ می باشد. در این روش بدن به مناطقی قابل تقسیم به ۹ ، دسته بندی می شود که کل سطح سوختگی را می توان به صورت تخمینی از دیاگرام استاندارد، نشان داد ( شکل ۱۷).
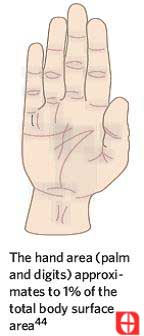
یک روش ساده برای تخمین زدن سطح سوختگی ها، در نظر گرفتن سطح کف دست بیمار با چهار انگشت می باشد که در واقع تقریبا نشان دهنده ۱% از سطح بدن بیمار می باشد. این روش برای تخمین زدن مساحت سوختگی در آسیب های کوچک (کمتر از ۱۵%) و یا سوختگی های بزرگ ( بیشتر از ۸۵%) مناسب می باشد. در سوختگی های بزرگ، مساحت سوختگی را می توان خیلی سریع با تخمین زدن قسمت های سالم و کم کردن آن از ۱۰۰، مشخص کرد ( شکل ۱۸)
ارزیابی عمق سوختگی ها
عمق سوختگی ها بر اساس مقدار انرژی دریافت شده توسط پوست و ضخامت پوست مشخص می شود. عمق سوختگی ها یکی از مهم ترین معیار های درمان برای بلند مدت می باشد و ارزیابی آن به صورت مستقیم باعث می شود که برنامه مدیریت درمانی تحت تاثیر قرار بگیرد.
عمق سوختگی ها ممکن است با زمان افزایش پیدا کند، در نتیجه ارزیابی مجدد در ۲۴ تا ۷۲ ساعت بعد، بسیار ضروری می باشد.
انواع پانسمان های زخم در اثر سوختگی
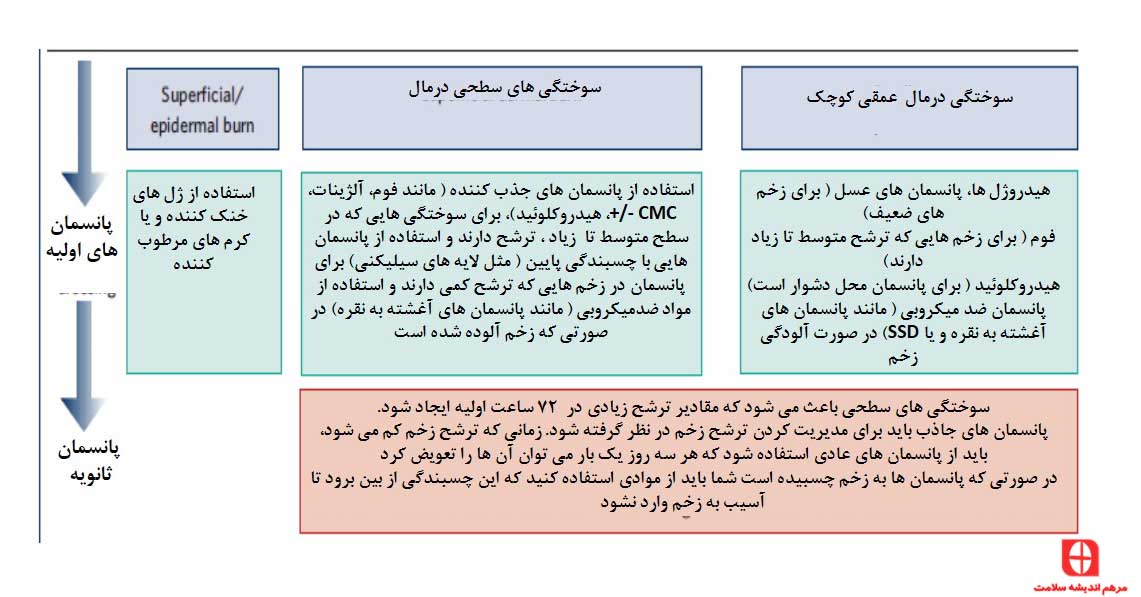
انواع مختلفی از پانسمان ها برای درمان سوختگی های ضخامت نسبی وجود دارند اما هیچ شواهد قوی برای پشتیبانی از کاربرد آن ها وجود ندارد. درک کردن اصول اولیه انتخاب پانسمان می تواند باعث ساده شدن فرآیند درمان شود.
پانسمان های متداول شامل ترکیبی از گاز های آغشته به پارافین و لایه های پنبه ای جاذب می باشد. اما، این پانسمان های ساده گاهی به بستر زخم میچسبند.
پیشرفت های صورت گرفته در تکنولوژی های مرتبط با پانسمان باعث شده که بازه گسترده ای از گزینه های پانسمان وجود داشته باشد که بعضی از آن ها نسبت به یکدیگر مزیت هایی دارند که این مزیت ها شامل مواردی مانند زمان درمان، درد در زمان تعویض پانسمان و یا موارد دیگر میباشد. مشخصه های یک پانسمان خوب برای سوختگی شامل این موارد می باشد:
- محیط مرطوب را برای زخم حفظ می کند
- به راحتی بر روی زخم قرار می گیرد
- چسبنده نیست و به پوست آسیب نمی زند
- تماس نزدیکی با بستر زخم دارد
- استفاده و جدا کردن آن راحت می باشد
- از عفونت جلوگیری می کند
- مقرون به صرفه است
یک لایه تماسی ساده برای زخم بدون چسبندگی با لایه های جاذب ثانویه برای بیشتر سوختگی های سطحی غیر پیچیده، مفید می باشد ( جدول ۳). درد نیز یکی از ملاحظات مهم در این زمینه است و در صورت امکان باید از پانسمان های بدون چسبندگی استفاده کرد ( که از لایه نرم سیلیکنی استفاده می کند). این موراد می توانند چند روز بر روی زخم باقی بمانند که باعث می شود بستر زخم آسیب نبیند. لایه جاذب دوم را می توان برای مدیریت کردن ترشح زخم، تعویض کرد.
در زمانی که آسیب زخم ترکیبی از عمق و سطوح مختلف را دارا است، انتخاب پانسمان شما باید مبتنی بر عمق غالب زخم ها باشد
در بعضی از LMIC ها ، استفاده از محصولات تجاری گران ممکن است مقدور نباشد. توسعه پانسمان های ارزان تر و بهتر با استفاده از موادی که به صورت موضعی تامین می شود، شامل پانسمان های برگ موز، عسل، پاپیا، و پوره های سیبزمینی جوشیده نیز می توانند در مدیریت این آسیب ها موثر باشند.
شکل ۲۶ – انتخاب پانسمان بر اساس سطح آسیب سوختگی
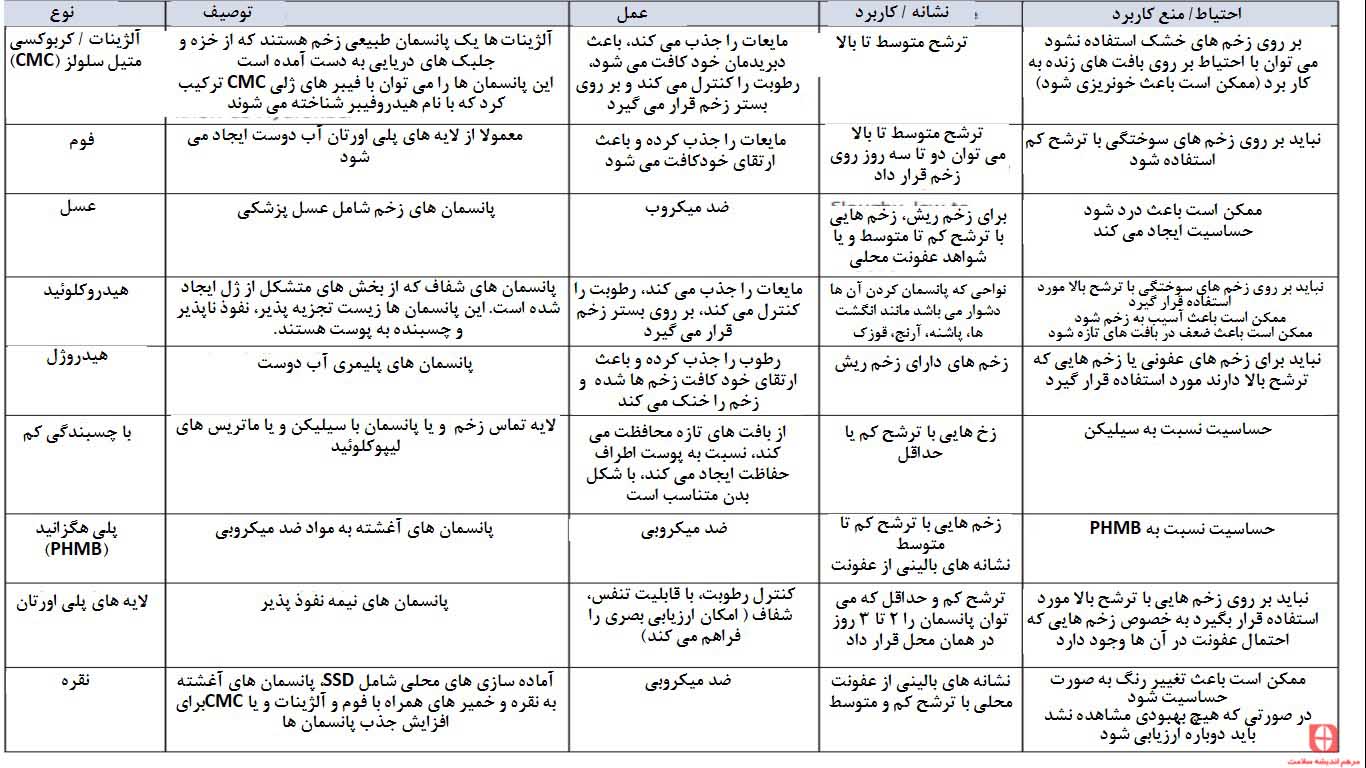
نقش مواد ضد باکتریایی در پیشگیری و درمان عفونت زخم های سوختگی
عفونت در زخم یکی از رایج ترین مشکلاتی است که در فاز های شدید آسیب سوختگی دیده می شود. مواد ضد میکروبی موضعی را می توان برای پیش گیری از عفونت در سوختگی های شدید مورد استفاده قرار داد (مثلا در شرایطی که نشانه های عفونت مانند زخم ریش، بافت های به شدت تازه، بافت های تازه به رنگ تیره وجود دارد) .
مواد ضد میکروبی موضعی می تواند بدون افزایش خطر مقاومت سیستمی نسبت به آنتی باکتری ها مورد استفاده قرار بگیرند. این مواد همچنین امکان ارزیابی بصری، ایجاد تعادل از نظر رطوبت و خطر ضعیف شدن زخم را هم فراهم کنند.
رایج ترین آنتی بیوتیک موضعی در زخم های سوختگی، کرم نقره سولفادیازین (SSD) (Flamazine ‰) است. این عامل وسیعی است که بر علیه باکتریهای گرم منفی موثر است (مثلا Pseudomonas). این عامل می تواند به عنوان یک لایه با ضخامت ۱ سانتیمتر استفاده شود و باید روزانه آن را بشویید و روزانه برطرف شود.
با این حال، ممکن است کرم SSD به دلیل اثر سمی موجب تاخیر درمان شود. پانسمان ها یا خمیر های آغشته شده، با استفاده از ترکیب های دیگر نقره، به ویژه نقره عنصری و یا در حالت یونی (Ag +) اثبات شده اند که اثرات ضد میکروبی گسترده ای دارند و ممکن است از لحاظ زمان درمان، مزیت بیشتری نسبت به پانسمان های SSD داشته باشند.
استفاده از آنتی بیوتیک های سیستمیک در پیشگیری از عفونت توصیه نمی شود. با این حال، آنتی بیوتیک های سیستمیک ممکن است در بیماران مبتلا به نکرولیز سمی اپیدرمی یا عفونت استرپتوکوک خونی بتا داده شود.
راهنمای اعمال پانسمان سوختگی
هنگام استفاده از پانسمان، استفاده از تکنیک ضد عفونتی یا غیر لمسی برای کاهش خطر ابتلا به عفونت مجدد مهم است. اطمینان از اینکه پانسمان مانع از تحرک بیمار می شود و برای جلوگیری از لغزش محافظت می شود. برای جلوگیری از آسیب رساندن به پوست شکننده یا تازه درمان شده، نوار چسب نباید اعمال شود و دبریدمان های غیر چسبنده یا باند نگهداری انتخاب شوند. توصیه می شود که بیماران پانسمان را تمیز و خشک نگهدارند و اگر پودر مرطوب یا کثیف، سست و یا بوی زخم تغییر کند، باید روش های پانسمان دوباره ارزیابی شوند.
تعویض پانسمان زخم های سوختگی
اولین تغییر پانسمان باید ۴۸ ساعت پس از آسیب و سپس هر ۳-۵ روز پس از آن، بسته به اینکه چگونه بهبودی در حال پیشرفت است، انجام شود.
در صورت امکان، باید از پانسمان هایی که تمایل به چسباندن به پوست – مانند آلژینات و گاز پالپ ژل (Jelonet®) – اجتناب شود و از جایگزین های مدرن مانند لایه ی تماس زخم سیلیکون و پانسمان فوم برای پانسمان استفاده شود تا بیمار در زمان تعویض پانسمان دچار درد نشود .
اگر زخم دچار درد شدید، بوی بد یا اشباع بشود (ترشحات از پانسمان عبور کنند) ، پانسمان ها باید بلافاصله تعویض شود. آموزش به بیماران برای دقت و توجه به نشانه ها و علائم مشکلات زخم، اهمیت زیادی دارد.
هر گونه سوختگی غیر پیچیده که در مدت ۲ هفته درمان نشود باید به متخصص جراحی های سوختگی ارجاع داده شود تا در صورت امکان، برش زخم و پیوند پوست انجام شود.
در شرایطی که بیمار نمی خواهد به بیمارستان برود و یا این که جراح او را بررسی کنید، یک روش محافظه کارانه را می توان با استفاده از Flammacerium (سریم نیترات – نقره سولفادیازین) اجرا کرد.
این روش را می توان در بیمارانی که به دلیل مشکلات دیگر مانند سن بالا یا خطر بیهوشی نمی توانند از جراحی استفاده کنند، به کار برد. این محصولات باعث می شود که پاسخ التهابی به آسیب های سوختگی کاهش یابد، کلونی سازی باکتری ها کمتر شود و یک محیط مناسب برای بهبود زخم ایجاد شود.
مدیریت درد
مدیریت درد در بیماران مبتلا به آسیب های سوختگی معمولا کافی نیست؛ درد معمولا در این شرایط دست کم گرفته می شود و حتی در واحد های تخصصی سوختگی، درد به صورت مناسب رفع نمی شود.
در حالت ایده آل، تمام بیماران باید بر اساس شاخص درد فردی، از برنامه های مدیریت درد بهره مند بشوند. یک روش ساختار یافته برای مدیریت درد باید در این شرایط مورد استفاده قرار بگیرد که مثلا باید بر اساس نردبان مسکن WHO باشد .
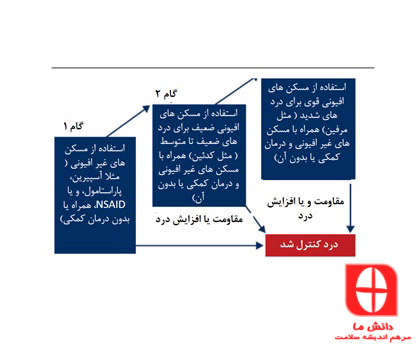
سوختگی های سطحی می توانند به شدت دردناک باشند. درد این زخم ها ممکن است در اثر فرآیند هایی مانند تمیز کردن و دبریدمان ، تعویض پانسمان، استفاده از ژل و یا کرم و فیزیوتراپی تشدید شود. در صورتی که از قبل مواد مسکن و بی حسی استفاده نشده است، قبل از هر گونه مداخله بر روی زخم باید مواد بی حسی مورد استفاده قرار بگیرد.. در صورت نیاز، باید این فرایند ها به زمانی دیگری موکول شود تا درد بیمار کاهش پیدا کند.
ما باید در زمان تعویض پانسمان از بیماران در رابطه با درد آن ها سوال کنیم. نرخ بندی های درد را می توان در طول روز با استفاده از مقیاس های ۴ یا ۱۰ نمره ای مشخص کرد تا بتوان دوز کافی از مسکن را برای مدیریت درد استفاده کرد ( شاخص ۴ و یا شاخص های بالا در مقیاس ۱۰ نمره ای نشان دهنده درد بیشتر هستند). این درد می تواند باعث افزایش اضطراب بیمار شود که باعث می شود مداخله های کاهش درد ، برای بیمار کم فایده بشود.
روش های غیر دارویی مانند هیپنوتیز، درمان های رفتاری و تکنیک های آرامش نیز می توانند مورد استفاده قرار بگیرند. ارزش مکالمه های دوستانه و تکنیک های حواس پرتی برای بیمار نیز نباید دست کم گرفته شود و می توان کودکان را تشویق کرد تا در زمان تعویض پانسمان، همکاری کافی را داشته باشند.
بیماران اغلب در هنگام خارش احساس درد می کنند. مهم است که برای کمک به بیمار بین این احساسات تمایز ایجاد شود تا از مصرف غیر ضروری مواد مخدر جلوگیری شود. مزایای تسکین درد باید به وضوح توضیح داده شود (به ویژه در ارتباط با درد شبانه که می تواند باعث اختلال خواب شود)، بهبود سازگاری با درمان و کاهش خطر اضطراب و افسردگی نیز اهمیت زیادی دارد. درد که مکرر یا شدید می شود، باید یک بررسی از طرح مدیریت درد انجام شود و ممکن است لازم باشد که آنتی بیوتیک منظم بیمار را تغییر دهید.
آموزش به بیمار در سوختگی
بیماران ممکن است در صورتی که در معرض درد یا ناراحتی از آسیب سوختگی باشند دستورالعمل ها را فراموش کنند.. اطلاعات کتبی باید در مراحل اصلی مدیریت ارائه شود تا بیماران و خانواده های آنها و یا مراقبین در مورد مراقبت های خود تصمیم گیری آگاهانه داشته باشند. این آموزش باید روشن، قابل فهم، همراه با شواهد علمی کافی و مطابق با حساسیت های فرهنگی باشد.
شبکه خدمات سوختگی ملی بریتانیا ، پیشنهاد می کند که تمام بیماران باید در رابطه با موضوعات زیر اطلاعات کافی دریافت کنند:
- مدیریت درد و خارج
- ادامه فعالیت های روزانه
- پیش گیری از سوختگی در آینده
- تشخیص مشکلات مرتبط با آسیب های سوختگی
- خدمت درمانی پیگیری بعد از مدیریت زخم
- خدمات روان شناسی، اطلاعات و پشتیبانی های موجود
- جزییات دقیق تماس (شامل دسترسی ۲۴ ساعته به تیم های درمانی)
- گروه های پشتیبانی از بیماران
- جزییات ملاقات های پیگیری درمانی و مکان آن
ادامه درمان بیماران مبتلا به آسیب های سوختگی
پیگیری درمان برای آسیب های سوختگی با پشتیبانی از طرف تیم های مختلف، یکی از مهم ترین موضوعات برای تضمین ارائه خدمات درمانی کامل و هماهنگ مطابق با نیاز های بیمار می باشد
تاثیر آسیب های سوختگی – هم از نظر فیزیکی و هم از نظر فیزیولوژیک – بسیار طولانی می باشد. ایجاد کردن خدمات درمانی با زمینه های مختلف به صورت جامع و پیوسته، ، می تواند باعث جلوگیری از مشکلات شدید زخم و تبدیل شدن آن به مشکلات مزمن شود.
سلامت عمومی بیمار
برای بهبود زخم های سوختگی و سلامت عمومی بیمار، بیمار باید تشویق شود تا:
- از رژیم غذایی با کالری و پروتئین بالا استفاده کند و میوه تازه بخورد و از غذاهای فرآوری شده و محصولات غذایی صنعتی کمتر استفاده کند
- همیشه آب کافی بنوشند – نوشیدن ۶ تا ۸ لیوان از آب در روز برای این افراد ضروری است و باید از قهوه و الکل اجتناب کنند.
- باید از داروهای مولتی ویتامین و یا مواد مغذی استفاده کنند ( کسانی که سیستم ایمنی بدنشان مشکل دارد باید از مکمل های ضروری استفاده کنند)
- سیگار کشیدن را متوقف کنند
- اصول اولیه بهداشتی و نظافت شخصی را رعایت کنند.
مراقبت از پوست در سوختگی
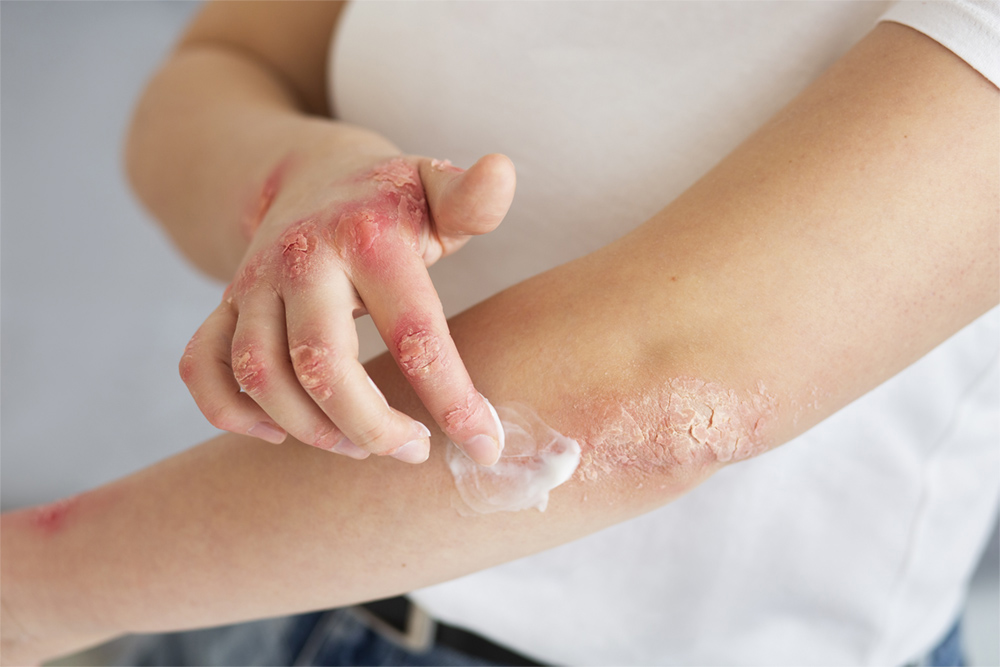
سوختگی های درمان شده ممکن است حساس باشند، باعث خشکی پوست شده و یا این که رنگ پوست را تغییر دهند. پوست نسبت به آسیب مجدد حساس می باشد. این منطقه باید به صورت روزانه با استفاده از مواد چرب کننده غیر معطر ( مانند کرم های معدنی و یا روغن بچه ، و یا روغن نارگیل) چرب شود و با حرکات رو به پایین گردشی، ماساژ داده شود تا خشکی آن کاهش یافته و همیشه منطقه درمان شده، نرم بماند. این کار باید تا زمانی ادامه پیدا کند که مساحت سوختگی دیگر خشک و حالت خارش نداشته باشند ( معمولا ۳ تا ۶ ماه این حالت وجود دارد اما بهتر است که تا یک سال از مواد چرب کننده استفاده شود).
پوست باید هر روز به دلیل ایجاد مرطوب کننده، که می تواند باعث تحریک شود، تمیز شود. هنگامی که دیگر نیازی به پانسمان نبود بیمار می تواند حمام یا دوش بگیرد. استفاده از محصولات غیر عطری برای جلوگیری از واکنش های پوستی موثر است.
پوست تازه درمان شده ممکن است به دما حساس باشد و ممکن است بی حس بشود.. بیماران قبل از غوطه ور شدن در آب باید دمای آب حمام / دوش را آزمایش کنند.
بیماران باید از یک کرم خورشید با عامل حفاظت از خورشید (۳۰-۵۰) برای ۱۲-۲۴ ماه استفاده کنند تا از آسیب های حرارتی و تغییر رنگ پوست جلوگیری شود. این حتی در کشورهای معتدل اروپایی از مارس / آوریل نیز مهم است. در هنگام خروج از منزل، در همه مناطق، زمانی که خورشید قوی است بیماران نیز باید کلاه، بلند و شلوار بلند با آستین بلند داشته باشند و باید از نور آفتاب بین ظهر تا ۴:۰۰ جلوگیری کند. اگر پوست جدید دچار آفتاب سوختگی شود، شاید این آفتاب سوختگی دائمی شود
خارش در اثر سوختگی
سوزش زخم معمولا در زمان بسته شدن زخم شکل می گیرد و معمولا در دو تا شش ماه بعد از آسیب، به بیشترین مقدار می رسد. این خارش ها ممکن است در اثر گرما، استرس و یا فعالیت های فیزیکی نیز بدتر شود. هیچ روش پیشگیری از این خارج ها وجود ندارد اما گاهی مرطوب کننده های پوست می توانند باعث حفظ رطوبت شود. این موضوع ممکن است با ماساژ درمانی و یا استفاده از آنتی هیستامین برای کاهش خارش نیز رفع شود.
داروهای خوراکی، از جمله آنتی هیستامین (مانند کلروفنامین) و ضد درد، همچنین ممکن است کمک کنند. برای کاهش خارش، می توان از لباس های سفارشی نیز استفاده کرد. خنک نگه داشتن منطقه (به عنوان مثال با استفاده از فن، نگه داشتن حوله یا مرطوب کننده در یخچال و پوشیدن لباس های گشاد از مواد طبیعی) و تکنیک های آرامش، حواس پرتی و حساس سازی می تواند در این زمینه مفید باشد.
بیماران باید تشویق شوند که ناخن های خودشان را کوتاه نگه دارند و پوست خراش ندهند. برای افراد مبتلا به خارش شبانه، بیماران قبل از خواب باید آنتی هیستامین را مصرف کنند تا خطر خارش شبانه کاهش یابد.
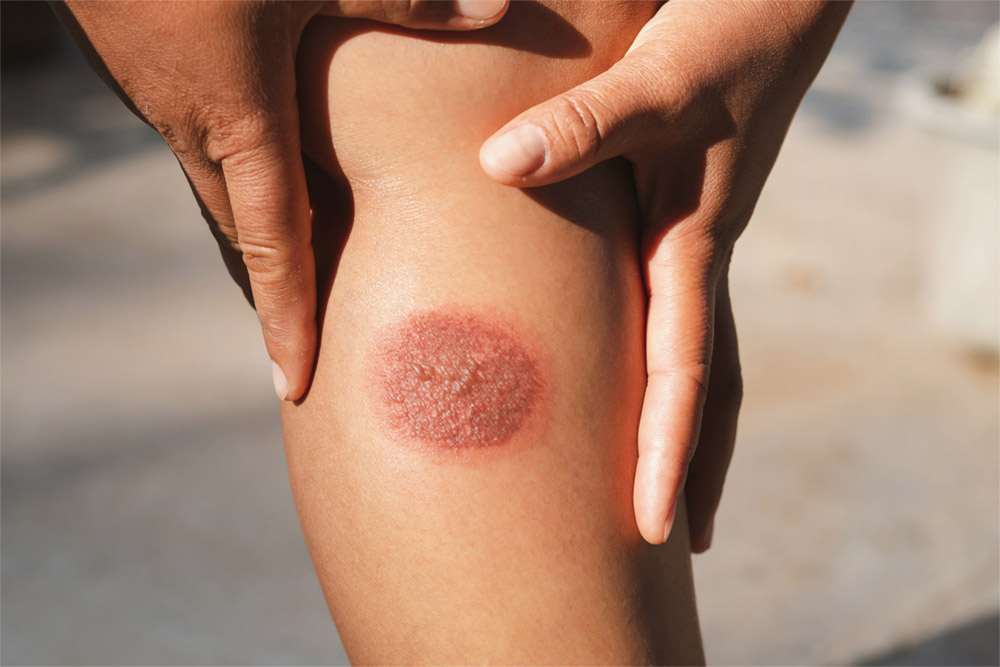
زخم با رشد ناهنجار
پوست روی زخم بر روی آسیب های درمان شده باید پوستی نرم، با رنگی طبیعی باشد که خیلی نسبت به پوست اطراف متفاوت نباشد. در سوختگی های عمقی و در شرایطی که درمان با تاخیر رو به رو شده است، گاهی زخم هایی با رشد ناهنجار دیده می شوند که ممکن است ۴ تا ۶ هفته بعد از آسیب شکل بگیرد ( شکل ۲۸). عواملی که باعث افزایش خطر این مشکل می شوند، در جعبه ۱۲ توضیح داده شده است.
در یک مطالعه پیگیری گذشته نگر در رابطه با بیماران کودک با آسیب دیدگی های سوختگی، مشخص شد که زخم با رشد ناهنجار در کمتر از ۲۰% از سوختگی های سطحی که در ۲۱ روز درمان شده بودند شکل گرفته بود اما در سوختگی هایی که درمان آن ها ۳۰ روز یا بیشتر طول کشیده بود، ۹۰% موارد دچار این مشکل شده بودند.
رشد ناهنجار از شکل گیری لایه های پوستی غیر یکنواخت ، ضخیم و متراکم از فیبر های کلاژنی در طول درمان زخم ایجاد می شود. نشانه های کلاسیک این زخم های ناهنجار به صورت ۳R توصیف می شوند، پوست برآمده، صلب و قرمز. دیگر ویژگی های این مشکل شامل این موارد می باشد:
- تغییر رنگدانه های پوستی
- کوتاه شدن پوست ( کوچک شدن زخم و بافت های زیر لایه ای بعد از بسته شدن زخم که در شکل ۲۹ نشان داده شده است)
- تغییر احساسات پوستی
- درد
- خارش
این زخم ها کوچکتر می شوند و در طول زمان کمتر دیده می شوند، با وجود این که شاید تا ۲ سال طول بکشد تا این زخم ها به صورت کامل محو شوند. کمبود الاستین باعث می شود که این زخم ها نسبت به پوست عادی ارتجاع کمتری داشته باشند و همین موضوع می تواند باعث محدود شدن توانایی حرکتی شود ( مثلا، کاهش توانایی صاف کردن پا زمانی که زخم پشت زانو ایجاد می شود).
مدیریت کردن زخم ها با رشد ناهنجار
ماساژ و مرطوب سازی
بعضی از زخم ها ممکن است به اقدامات ساده مانند ماساژ و مرطوب کننده پاسخ مثبت بدهند. یک نرم کننده بدون عطر باید به دو تا سه بار در روز ماساژ داده شود، با استفاده از یک حرکت دایره ای که به اندازه کافی قوی باشد تا پوست را نرم کند. این عمل کمک می کند تا فیبرهای کلاژن را به یک الگوی طبیعی و یکنواخت تر تبدیل کنیم.
پوشاک فشاری
تصور می شود فشار به تغییر جهت یابی الیاف کلاژن کمک کرده و ترمیم زخم را تسریع می کند. به نظر می رسد با استفاده از یک لباس فشار، التهاب را کاهش داده و نرمی و صاف شدن زخم را کاهش می دهد. لباس های فشار ینیز ممکن است با یک ورق نرم سیلیکون، ژل اشباع یا پد ترکیب شود.
لباس های تحت فشار باید تا ۲۳ ساعت در روز برای یک تا دو سال، بسته به میزان زخم، پوشیده شوند. بیماران باید به یک سرویس سوختگی متخصص مراجعه کنند تا شرایط زخم آن ها اندازه گیری شوند و هر ۳ ماه یکبار باید اندازه و شکل تغییرات اسکار بررسی شود.
بستر تماس
صفحه های ژل سیلیکنن و واحد های الاستومر می تواند برای نرم کردن و صاف کردن لبه های زخم مناسب باشد و باعث کاهش قرمزی و التهاب شود. صفحه های سیلکن تا ۲۳ ساعت در روز پوشیده می شود اما باید یک یا دو مرتبه در روز جدا شوند تا زخم تمیز شده و زخم ریش بر روی پوست ایجاد نشود. واحد های الاستومر برای نواحی که به سختی می توان سیلیکن را مورد استفاده قرار داد مفید هستند مانند انگشت ها و صفحات بین آن ها.
فیزیوتراپی
بیماران مبتلا به زخم های هیپرتروفی باید به فیزیوتراپیست برای حمایت از حرکت و عملکرد مراجعه کنند. اگر کشیدگی در پوست ایجاد شود، فیزیوتراپیست می تواند به طور جداگانه متناسب با شکستگی های ترموپلاستیک کشش را از بافت اسکار برمی دارد. معمولا بیماران توصیه می شود که این قسمت های درمان شده را شبانه بپوشانند و سپس این قسمت ها را تمرین بدهند و زا از این قسمت به صورت عادی در طول روز استفاده کنند.
استتار
مواد آرایشی برای استتار یکی از روش های درمانی کمکی مناسب هستند که می تواند باعث افزایش اعتماد به نفس و زیبایی بیمار شود. بیماران باید به متخصص های تخصصی زخم ارجاع داده شوند و در صورت امکان، آن ها می توانند از بهترین سایه ها و مواد آرایشی استفاده کنند تا زخم های ان ها را بپوشاند. محصولاتی نیز ممکن است در فروشگاه های بهداشتی و یا بعضی از خیریه ها وجود داشته باشد. تمام زخم ها نمی توانند از این روش بهره مند شوند ( بعضی از زخم ها بافت و یا ترکیب متفاوتی دارند) و حتما باید انتظارات بیمار نیز مدیریت شود.
پشتیبانی های چند زمینه ای
زمانی که زخم های سوختگی درمان شدند، بیماران باید مشکلات احساسی و روانی را پشت سر بگذارند. پشتیبانی های چند زمینه ای از طرف تیم های اجتماعی می تواند در این شرایط بسیار مفید باشد.
پشتیبانی روانی اجتماعی
آسیب های سوختگی – حتی مواردی که بسیار نامحسوس هستند – می توانند تاثیرات مخرب زیادی بر روی سلامت اجتماعی روانی فرد داشته باشند. مثلا کنار آمدن با خاطرات مرتبط با سوختگی، تغییر در تصویر بدن، و تنش بازگشت به کار می تواند ماه ها و یا سال ها بعد از رخداد مشکل نیز وجود داشته باشد و در نتیجه کیفیت زندگی بیمار نیز کاهش پیدا می کند – حتی کسانی که به ظاهر ممکن است با مشکلات خودشان کنار آمده باشند باید از این پشتیبانی ها بهرهمند شوند و تمام نشانه های تنش و اضطراب در آن ها بررسی شود. روان درمانی هم در صورت نیاز باید ارائه شود.
افسردگی یکی از مهم ترین مشکلاتی است که در افراد مبتلا به افسردگی در اثر آسیب های ایجاد شده و تاثیر آن بر روی زندگی شان، ایجاد می شود.
مهم است که علائم و نشانه های اضطراب و افسردگی را شناسایی کرده و مدیریت متخصص برای به حداکثر رساندن کیفیت زندگی و جلوگیری از مشکلات آینده ارائه کنیم. دستورالعمل ها (بسیاری از پیشنهادات انجمن ها / جوامع) و پروتکل های محلی باید دنبال شود.
گروه های پشتیبانی، مشاوره همکار و اردوگاه های درمان سوختگی می تواند مهم باشد. مراکز عمده سوختگی باید شبکه ای از بازماندگان سوختگی داشته باشند که مایل به صحبت با بیماران هستند.
درمان های روانی و کار درمانی
تمام زخم های جراحی باید در دو ماه برای شناسایی بیماران با محدودیت های فیزیکی بررسی شود. در صورت لزوم، بیماران باید به منظور فیزیوتراپی و / یا کار درمانی برای کمک به ورزش، فعالیت های روزمره روزانه و مدیریت رد زخم به این مراکز مراجعه کنند.
پشتیبانی و مشاوره مداوم و سازگار برای کمک به انگیزه دادن به بیماران ضروری است. بیماران باید تشویق شوند که مسئولیت درمان خود را بر عهده بگیرند.
بازگشت به کار
اکثر بیماران خواهان بازگشت سریع به کیفیت / استاندارد زندگی قبلی خود هستند و این باید تشویق شود. با این حال، بعضی از بیماران نیاز به اتخاذ دوره های طولانی قبل از رفتن کار دارند و ممکن است تحت فشار شرکت های بیمه برای بازگشت به کار باشند. همچنین، در بازگشت آنها ممکن است نیاز به مذاکره در مورد تغییر ساعت، روز و یا وضعیت شغلی وجود داشته باشد. در حالت ایده آل، تمام بیماران سالم باید یک برنامه توانبخشی حرفه ای فردی و یک مشاور حرفه ای ارائه کنند که می تواند آنها را از طریق روند بازگشت به کار هدایت کند. با این حال، این موضوع احتمالا خیلی در کشور های در حال توسعه عملی نیست، زیرا ۹۰ % از موارد تنها بعد از ۱ سال روند توانبخشی خودشان را رها می کنند.
متخصص های خدمات درمانی باید بازگشت بیماران به کار را به عنوان یکی از مهم ترین عوامل رفاه فردی، درک سلامت فردی و کیفیت زندگی در نظر بگیرند.
کودکان و خانواده ها
خانواده های کودکانی که دچار سوختگی شده اند ممکن است دچار مشکلات روانی ، احساسی و اجتماعی و مالی زیادی بشوند. انجمن سوختگی اروپا بیان می کند که متخصص های درمانی باید:
- پشتیبانی های روانی پیوسته در تمام مراحل درمان کودک ارائه کنند.
- پیوستگی را بین خانواده افزایش داده و تضاد ها را رفع کنند و باعث پایداری خانواده شوند
- مطابق با نیاز های افراد کار خودشان را درمان کنند و توجه ویژه ای به ابعاد فرهنگی خاص داشته باشند
مشارکت خانواده در خدمات درمانی عمومی برای زخم های بیمار، می تواند باعث ارتقای احساسات مثبت شود.
آماده سازی برای بازگشت به مدرسه، باید خیلی سریع انجام شود و باید روند درمانی بر اساس سطح رشد کودک، سبک و نیاز های کودک و خانواده شان و پشتیبانی برای مدرسان، اجرا شود.